
目次
腰椎分離すべり症のポイント
腰椎すべり症とは、脊椎分離症から続発して起こることが多いとされている病気ですが、これも分離症と同じく、健康な人と腰痛の方をレントゲンで撮り比べても検出率に差はありません。
症状が痛みやしびれの場合は筋肉に問題があることが多く、多くの場合は改善していきますが、麻痺の症状が進行する場合は手術が検討されます。
腰椎分離症・腰椎分離すべり症について
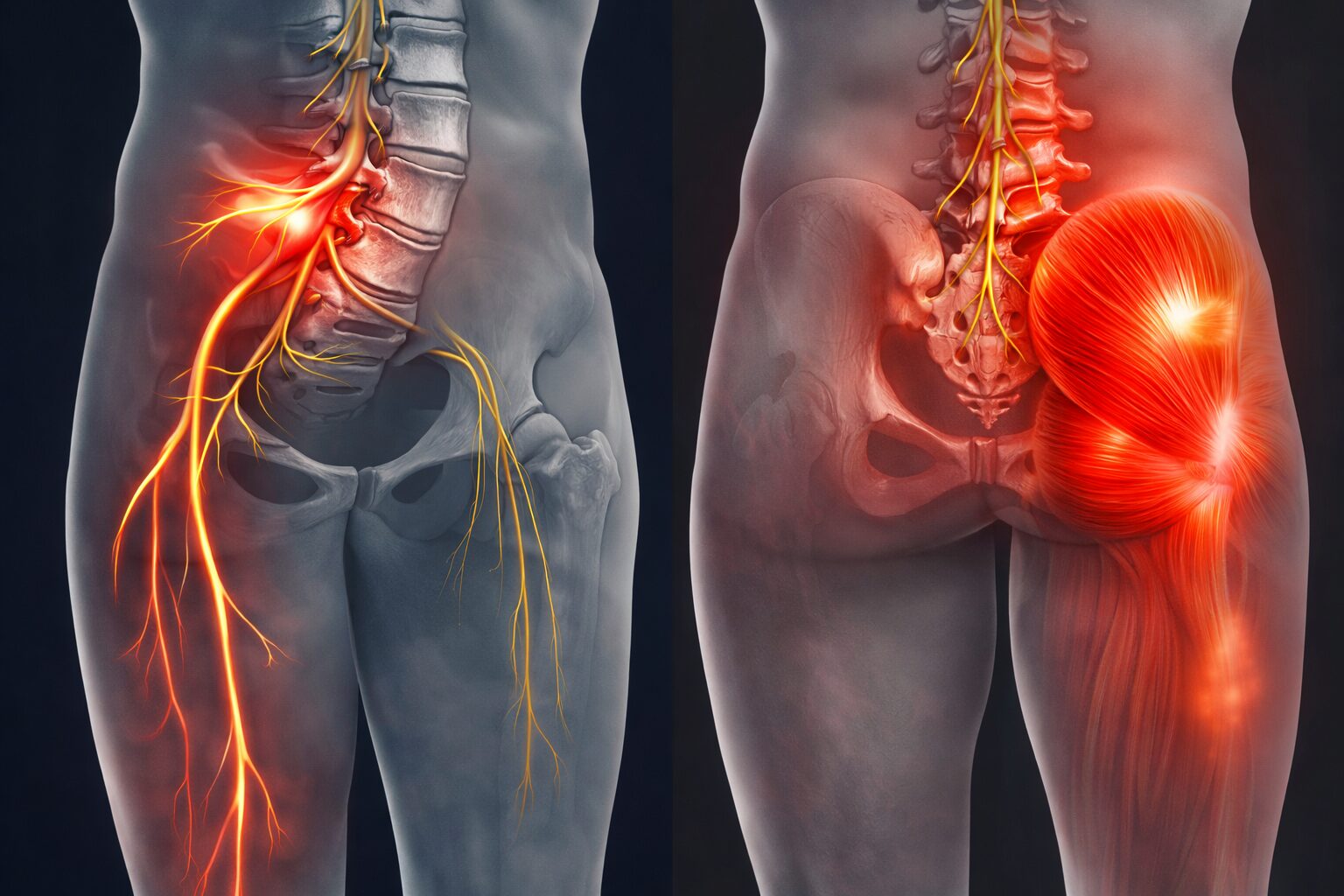
腰の骨(腰椎)の変形により、腰に痛みを起こすとされている
主な原因
腰椎分離症
・疲労骨折
・椎体や椎弓の形態異常
・椎間板などにより変性する
・筋肉の過緊張
・慢性化には痛みを処理する機能の低下
腰椎分離すべり症
・腰椎分離症から進行することが多いとされている
腰椎分離症・腰椎分離すべり症の症状
分離症の場合、疲労骨折であった場合は骨の連続性が断たれてから(骨折)数カ月はキズの痛み。
回復までの過程が終了してなお分離している場合は偽関節となり、痛みは発生しない。
一般的に症状は
・腰痛
・足の痛みやしびれ
とされています。
ただし麻痺は別で、自転車のサドルが当たる部分の感覚異常や、排尿排便障害、足の筋力低下、知覚低下が進行する場合、手術となります。
https://www.ncbi.nlm.nih.gov/m/pubmed/25833204/
腰椎分離症・腰椎分離すべり症の検査と診断
・レントゲン検査
分離や滑りがあっても無症状の方が多い
・CTやMRI
神経の圧迫度合いや、どこが分離しているかを調べることができる
画像所見と自覚症状
| MRI異常所見 | 自覚症状 |
| 椎間板ヘルニア | 19% |
| 脊椎分離症 | 2% |
| 脊椎すべり症 | 3% |
| 脊柱菅狭窄症 | 14% |
Hartvigsen J et al, Lancet,2018 2018年にLancetのワーキンググループが出したデータ
腰椎分離症・腰椎分離すべり症の治療方法
保存療法
1,安静
痛みの軽減のために一昔前までは安静と言われていましたが、これをすると慢性化と再発をしやすくなってしまい、現在では勧められていません。
よほどの激痛で動けない場合は別ですが、それでも二日以上の安静は勧めないと言われています。
2,コルセット
腰痛診療ガイドラインではしてもしなくても利益は無いとされています。
よほど痛いときに短期間使用するなら仕方がありませんが、コルセットをすることにより場合によっては「自分の腰は悪い」とマイナスの思い込みを自分に刷り込んでしまうことがあり、コルセットやサポートベルトを手放せなくなって1日24時間つけっぱなしにしている人をよく見かけますので、コルセット装着はよく考えてしましょう。
鎮痛薬
色んな種類の鎮痛薬がありますが、この中で「第一選択治療」になるものは無く、まずは「第一選択治療」である「活動を続けるアドバイス」、「教育」が急性痛・慢性痛共に第一選択治療となっています。
それでも芳しくない場合、「第二選択治療」の鎮痛薬が登場しますが、それでも「Foster NE et al,Lancet,2018」によると下記の図の様になり、鎮痛薬だからといってなんでも飲んでよいとは考えられていませんので、よく考えて選択したいですね。
| 薬物療法 | 急性腰痛 | 慢性腰痛 |
| アセトアミノフェン | 推奨しない | 推奨しない |
| 非ステロイド性抗炎症薬 | 第二選択治療(補助的選択肢) | 第二選択治療(補助的選択肢) |
| 筋弛緩薬 | 特定の患者に限定 | 証拠不十分 |
| 抗うつ薬(SSRI・SNRI) | 証拠不十分 | 第二選択治療(補助的選択肢) |
| オピオイド | 特定の患者に限定(使用に注意) | 特定の患者に限定(使用に注意) |
| 抗てんかん薬 | 証拠不十分 | 役割不明 |
| 経口ステロイド薬 | 推奨しない | 推奨しない |
Foster NE et al,Lancet,2018
神経根ブロックや手術
1,ブロック
神経根ブロックや硬膜外ブロックは痛みやしびれを改善する目的で行われます。
2,手術
脊椎固定術は不安定な椎体同士を固定して動かなくするものです。
この手術はNewsweekでも無駄な手術と指摘されていましたね。
Lancetのワーキンググループによると脊椎固定術は急性腰痛では証拠不十分、慢性腰痛に至っては役割不明としています。
| 侵襲的治療 | 急性腰痛 | 慢性腰痛 |
| 硬膜外ブロック | 推奨しない | 特定の患者に限定 |
| 椎間板切除術 | 証拠不十分 | 第二選択治療(補助的選択肢) |
| 椎弓切除術 | 証拠不十分 | 第二選択治療(補助的選択肢) |
| 脊椎固定術 | 証拠不十分 | 役割不明 |
Foster NE et al,Lancet,2018
痛みは複雑で単純ではない
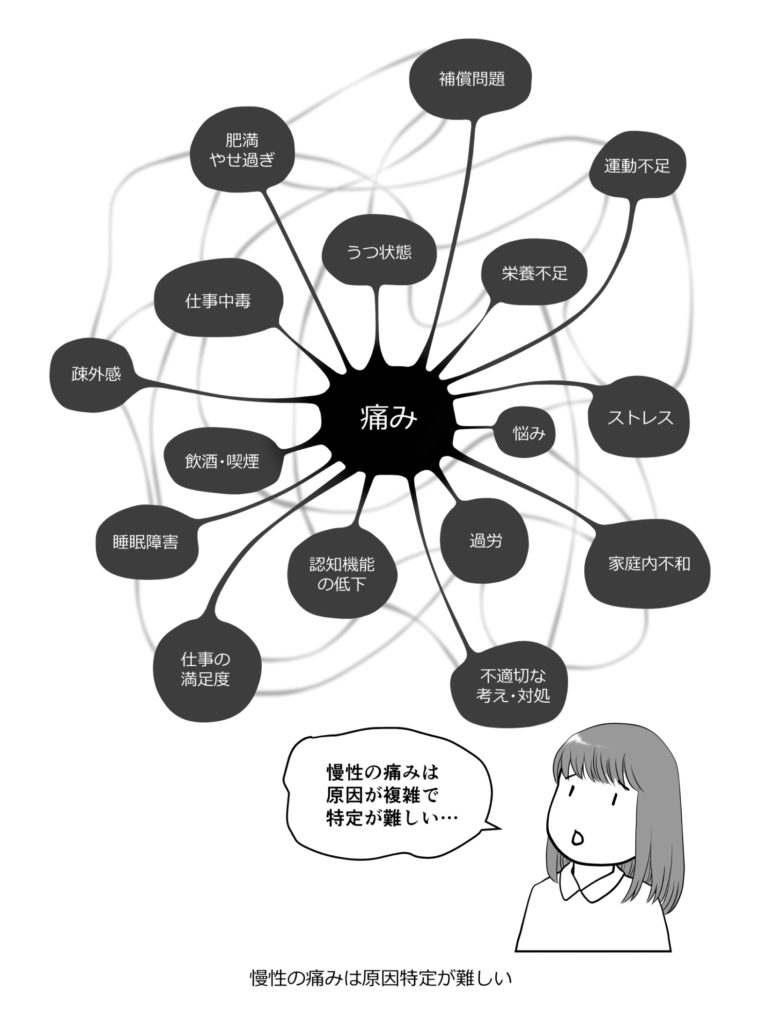
痛みは生物学的因子、社会的因子、心理的因子など、様々な影響を受けて発生したり、長引いたりします。
分離症やすべり症に限らずヘルニアや脊柱管狭窄症など、画像の変化だけで説明できるものではありません。
ノーシーボの恐るべき威力
言葉が持つ力を何度かこのホームページでも取り上げていますが、言葉よりもイメージの方が力は強いんです。
レントゲンやMRIの画像とともに自分の腰の骨がずれたり滑ったりしているなんて言われたら、どうしても悪い未来を想像して不安になってしまいますよね。
その想像をもとに不安が増大して痛みが増したり、活動性が低下したりするのです。
そうすると慢性化(痛みの病気化)につながりやすくなります。
これをノーシーボ効果(マイナスの暗示や呪い)といいます。
この効果は皆さんが考えているよりもずっとずっと力を持っているんです。
参考
※ https://www.ncbi.nlm.nih.gov/pubmed/17351536
※ https://www.ncbi.nlm.nih.gov/pubmed/?term=16855007
科学が明らかにした手当の重要性
腰痛治療にEBMとNBMが導入された
1990年代にEBM、根拠に基づく医療という考え方が導入されました。
JBpress「高齢者だけじゃない~若年層に増える「腰痛」より引用編集 https://bit.ly/2Y32hg5
これは、今までの思い込みや偶然を排除する効果があり、RCT(ランダム化比較試験)などを用いて行います。
その結果、EBMだけでは不十分だということがわかってきました。
人は感情や価値観、様々な環境に左右されるからです。
そこで、合わせて必要だと考えられたのがNBMという考え方です。
これは患者さんの物語に基づいた医療という意味で、対話を重視します。
EBMが世界各国で導入されましたが、医療は科学だけでは不十分ではないかと言われています。
我々の先人たちが培ってきたアート、経験による知恵も大切であることが逆に裏付けられたのです。
結果的にEBMはNBMの重要性を証明しました。
最近では今まで気のせいだとされてきた「プラシーボ効果」が、実は現代医療で最も効果のある薬物療法の一つではないかと言われています。
こういった事実を十分考慮して治療にあたる必要があります。
まとめ
腰椎分離症やすべり症があっても、必ず痛みが出るわけではありません。
大切なのは、
「画像」ではなく「今の状態をどう整えていくか」です。
正しい情報を持つことが、安心への第一歩になります。