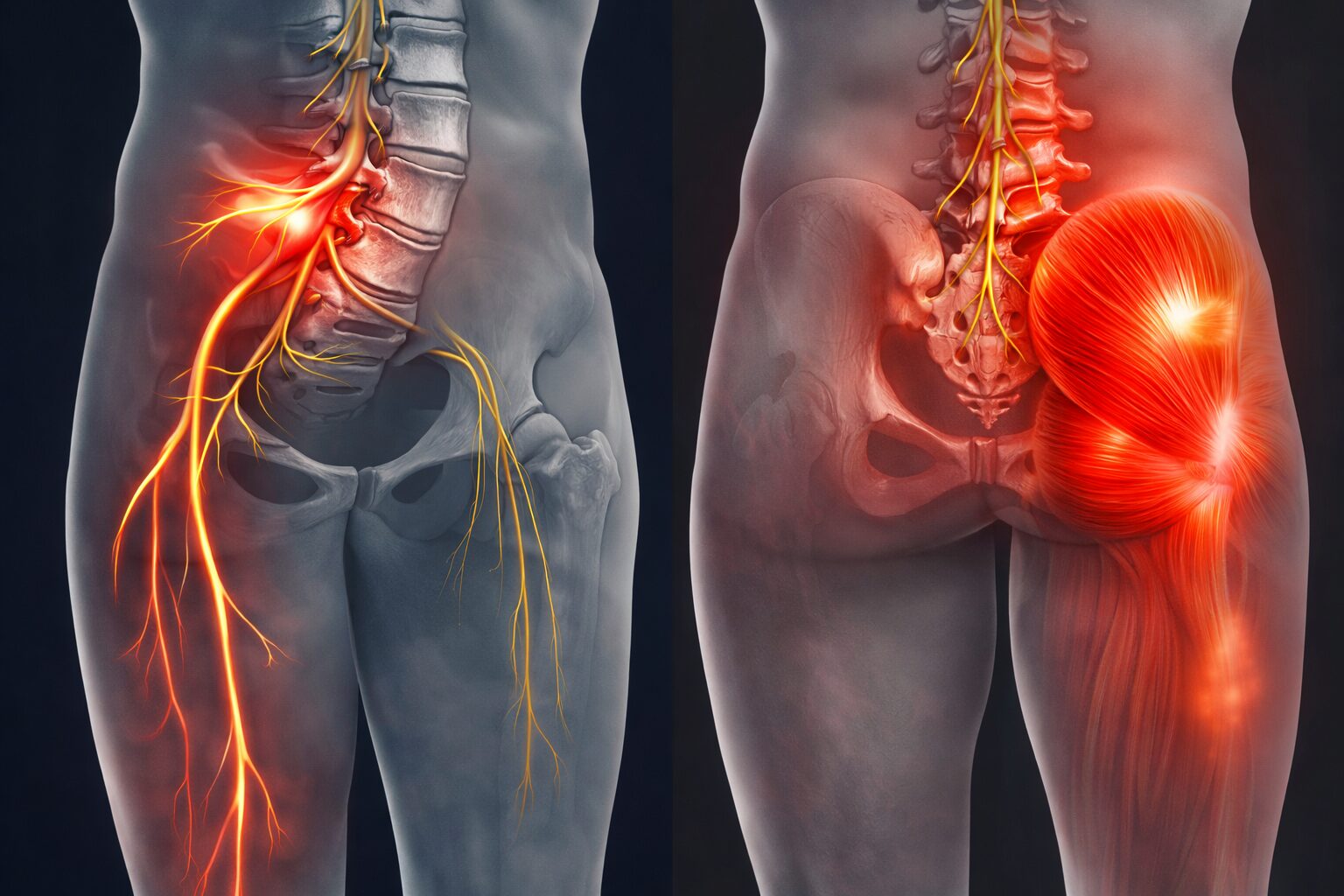
多くは筋膜性疼痛症候群
埼玉県さいたま市よりお越しのAさん(30代女性)。
1年前から腰痛と左下肢の痛み、しびれに悩まされていました。
医療機関でMRI検査を受けたところ、
「腰椎椎間板ヘルニア」と説明されたそうです。
当院を受診された際は、痛みのため体が傾いていました。
いわゆる疼痛性側弯の状態です。
しかし、神経脱落症状は認められませんでした。
一方で、左臀部から足背にかけて明確な圧痛点が複数存在していました。
観察を進めると、神経根障害というよりも、
筋・筋膜由来の関連症状が疑われる所見でした。
経過
初回施術直後の反応はやや限定的でしたが、
回を重ねるごとに症状は軽減。
4回目の施術前には「8割ほど回復しました」とのこと。
表情も明るく、日常生活もかなり楽になっていました。
画像と症状は必ずしも一致しません
椎間板ヘルニアと診断された方でも、
痛みの本態が筋膜性疼痛症候群であることは珍しくありません。
ここで、いくつか事実をご存じでしょうか。
- 痛みのない方でもMRIを撮影すると、椎間板ヘルニアや脊柱管狭窄症、変形性変化は高頻度で見つかります。
- 画像所見と臨床症状に相関が乏しいことを示す研究があります。
- 保存療法と手術を比較した場合、数年後には治療成績に大きな差がなくなるという報告もあります。
1995年のVolvo Award受賞研究では、
MRI所見だけでは症候性椎間板ヘルニアを正確に特定できないことが示唆されています。
つまり、画像は「構造」を示しますが、「痛みの原因」を直接示すとは限らないのです。
なぜ筋膜由来の痛みが見逃されるのか
筋膜性疼痛症候群は、
- 画像に映らない
- 血液検査に出ない
- 客観的数値化が難しい
という特徴があります。
そのため、構造異常に目が向きやすい医療環境では見逃されやすいのです。
しかし臨床現場では、
筋膜由来の関連痛が下肢症状を再現するケースは少なくありません。
視点を変えるという選択
「ヘルニアと言われたから仕方ない」
と考えてしまう前に、
本当に神経根症状なのか。
筋膜性疼痛症候群の可能性はないのか。
評価の視点を広げることで、
改善の道が見えることもあります。
Aさんのように、
診断名は同じでも痛みの本態が異なるケースは少なくありません。
痛みは構造だけでは語れない。
そのことを、臨床は日々教えてくれています。